睡眠中に呼吸が止まったり浅くなったりする睡眠時無呼吸症候群(SAS)は生活の質を大きく損ねる可能性のある疾患です。無呼吸や低呼吸が繰り返し起こることで、夜間十分な睡眠がとれず、日中に強い眠気や倦怠感を感じるなどの症状が見られます。
大きないびきや無呼吸を指摘されたことのある方、日中に強い眠気を感じる方は要注意です。睡眠時無呼吸症候群の可能性を視野に入れ、早めに専門医に相談することをおすすめします。生活習慣の見直しや適切な治療によって、症状を和らげ、健康的な毎日を取り戻すことができます。
睡眠時無呼吸症候群とは
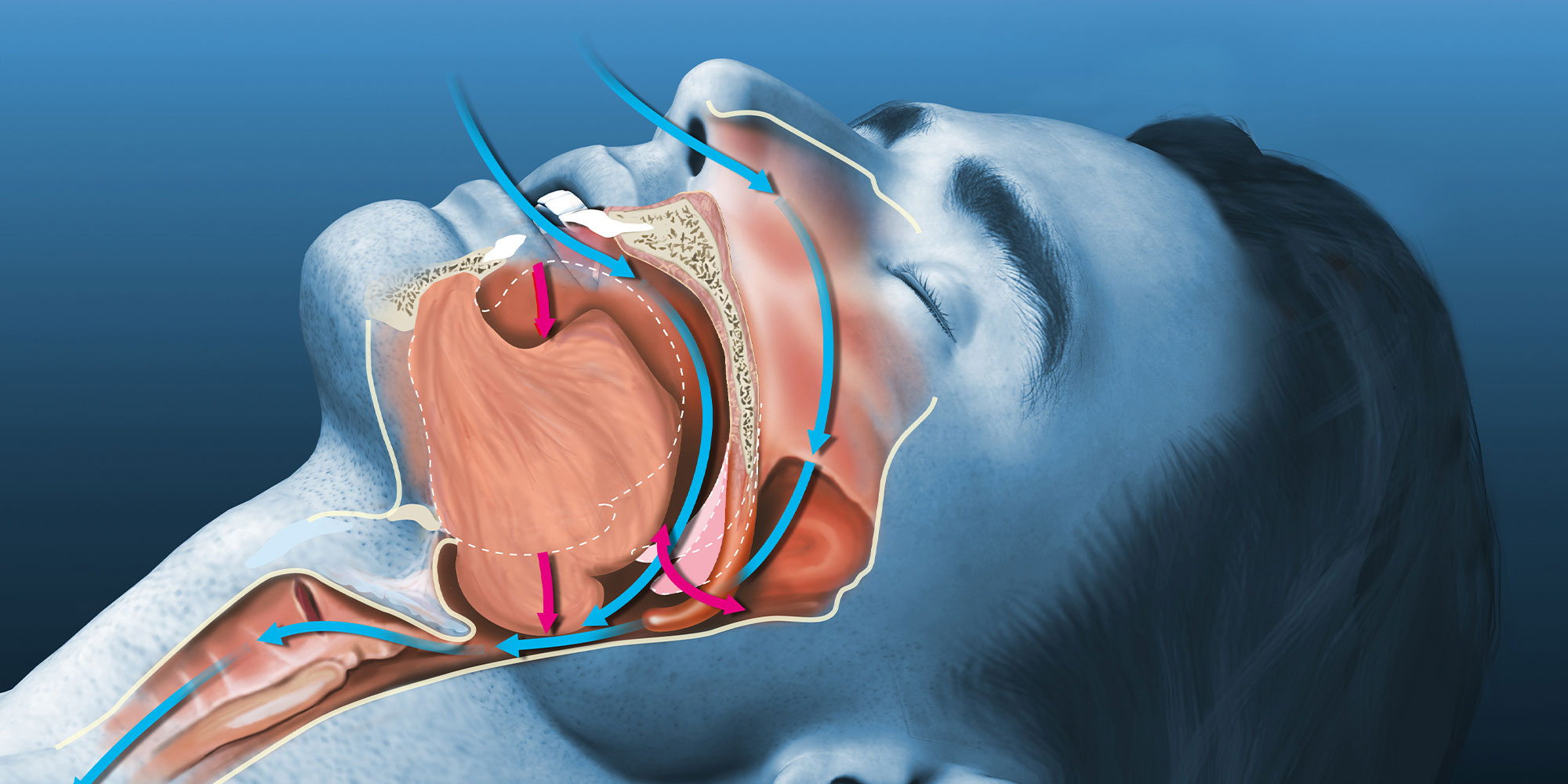
睡眠時無呼吸症候群とは、睡眠中に呼吸が一時的に止まる、または浅くなることを繰り返す疾患のことを指します。呼吸が10秒以上止まる状態を「無呼吸」、10秒未満の呼吸の浅い状態を「低呼吸」と呼びます。
睡眠時無呼吸症候群では、この無呼吸や低呼吸が1時間に5回以上起こります。その結果、体内の酸素濃度が下がり、二酸化炭素濃度が上昇、体は目が覚めるような刺激を受け、睡眠が妨げられるのです。
睡眠時無呼吸症候群の主な種類
睡眠時無呼吸症候群には主に2つのタイプがあります。1つ目は閉塞性睡眠時無呼吸症候群(OSA)で、のどの筋肉の緩みによって気道が狭くなり、呼吸が妨げられるタイプです。
2つ目は中枢性睡眠時無呼吸症候群(CSA)で、脳から呼吸筋への信号が適切に伝わらないことで起こるタイプです。OSAが睡眠時無呼吸症候群の約9割を占め、より一般的とされています。
睡眠時無呼吸症候群の有病率
睡眠時無呼吸症候群の有病率は、年齢や性別によって異なります。30~60歳代の男性では約10%、女性では約3%が罹患していると言われています。
また、加齢とともにリスクは高まり、65歳以上の高齢者では、男性の約20%、女性の約10%が睡眠時無呼吸症候群を抱えているとの報告もあります。肥満や生活習慣も、発症に大きく関わっています。
睡眠時無呼吸症候群のリスク要因

睡眠時無呼吸症候群は、一定のリスク要因によって発症しやすくなると考えられています。ここでは、リスクを高める主な要因について解説します。
解剖学的要因
睡眠時無呼吸症候群の発症には、身体の構造や特徴が大きく関与しています。以下のような解剖学的要因があげられます。
まず、肥満はリスクを高める重要な要因の一つです。余分な脂肪組織が気道を圧迫し、呼吸を妨げる可能性があるためです。また、小さい顎や小顔の方も、気道が狭くなりやすいためリスクが高くなります。
加えて、太く短い首や大きな舌も気道を圧迫する要因となり得ます。さらに、扁桃肥大によって気道が狭窄することもリスクを高めます。
生活習慣要因
睡眠時無呼吸症候群の発症には、日々の生活習慣も大きく影響します。
まず、日常的なアルコール摂取は、気道の筋肉を弛緩させ、リスクを高めます。また、睡眠薬の使用も同様の作用があり、注意が必要です。
さらに、喫煙は気道の炎症を引き起こし、リスクを高める可能性があります。禁煙は、睡眠時無呼吸症候群予防のために重要な生活習慣の改善点の一つといえるでしょう。
睡眠時無呼吸症候群の症状と合併症

ここでは睡眠時無呼吸症候群の症状と合併症リスクについて詳しく見ていきましょう。
睡眠中の症状
睡眠時無呼吸症候群の特徴的な睡眠中の症状には、いびき、呼吸の乱れ、頻回な中途覚醒、寝汗などがあります。
大きないびきは閉塞性睡眠時無呼吸症候群の代表的な症状の一つです。睡眠中に上気道が狭くなることで空気の通り道が妨げられ、その結果ガーガーといった音が出るのです。ただし、いびきをかいているからといって必ずしも睡眠時無呼吸症候群だとは限りません。
睡眠時無呼吸症候群では、呼吸が浅くなったり一時的に止まることで、酸素濃度が低下します。その影響で体は目を覚まそうとするため、夜中に何度も目が覚めてしまいます。。寝汗もこの病気によって睡眠が妨げられている証拠の一つといえるでしょう。
起床時の症状
睡眠時無呼吸症候群の人は、口渇、頭痛、熟睡感の欠如といった症状を起床時に感じることがよくあります。
夜間の呼吸障害により口呼吸になりやすく、口腔内の乾燥を引き起こします。睡眠中の酸素不足は頭痛の原因にもなり得ます。そして睡眠の質が低下するため、朝起きても十分に休息できた実感が持てないのです。
日中の症状
睡眠時無呼吸症候群は日中の生活にも大きな支障をきたします。代表的な症状としては、強い眠気、全身倦怠感、集中力低下が挙げられます。
夜間の睡眠不足が蓄積することで、日中に強い眠気を感じるようになります。電車の中で居眠りをしてしまったり、デスクワーク中にうとうとしてしまうこともあります。疲労感が抜けず体がだるく感じられるのも、この病気による睡眠の質の低下が関係しているのかもしれません。
睡眠時無呼吸症候群は脳への酸素供給も妨げるため、記憶力や判断力の低下を引き起こす可能性があります。仕事や勉強に集中できないのは、この病気が原因の一つかもしれません。
睡眠時無呼吸症候群による合併症リスク
睡眠時無呼吸症候群の怖いところは、重大な合併症を引き起こすリスクが高いことです。特に注意したいのが、高血圧、心疾患、糖尿病、脳卒中です。
睡眠時無呼吸症候群患者の約70%に高血圧が見られるというデータもあります。睡眠中の呼吸障害により交感神経が過剰に刺激され、血圧上昇を招くのです。高血圧は動脈硬化を進行させ、心筋梗塞や狭心症といった心疾患のリスクを高めます。
また、血糖値の調整機能にも悪影響を及ぼし、インスリン抵抗性を高めることが分かっています。それが糖尿病発症の引き金になるのです。睡眠中の呼吸障害で脳への酸素供給が不足することで、脳卒中を起こしやすくなるとも言われています。
睡眠時無呼吸症候群の診断方法

夜間ポリソムノグラフィー(PSG)
睡眠時無呼吸症候群の診断には、いくつかの方法があります。最も信頼性が高いのが、夜間ポリソムノグラフィー(PSG)です。
PSGは、睡眠中の脳波、眼球運動、筋電図、心電図、呼吸パターン、血中酸素濃度などを同時に測定する睡眠多項目検査です。この検査により、睡眠中の呼吸イベントの頻度や重症度、それに伴う覚醒反応などを詳細に評価できます。
PSGは睡眠専門クリニックや病院の睡眠検査室で一泊二日で行われるのが一般的です。専門のスタッフが装置を装着し、一晩中モニタリングを行い、翌朝、医師が結果を分析し、症候群の有無や重症度を判定します。
家庭での無呼吸検査
一方、自宅で簡易的に行える検査もあります。家庭での無呼吸検査です。
この検査では、携帯型の呼吸モニター機器を使用します。鼻や口からの気流、胸や腹部の動き、血中酸素濃度などを測定し、無呼吸や低呼吸のイベントを検出します。PSGほど詳細ではありませんが、スクリーニング目的には有用です。
自宅で普段通りに就寝し、翌朝機器を返却します。データは医師が分析し、PSGの必要性や治療方針を検討します。簡便で低コストなため、利用しやすい検査法といえるでしょう。
エプワース眠気尺度評価
最後に、主観的な眠気の程度を評価する方法をご紹介します。エプワース眠気尺度です。
この尺度は、8つの異なる状況下でどの程度眠くなるかを0から3の4段階で自己評価するものです。運転中や食事中、会話中など、日中の様々な場面が含まれます。合計点が高いほど、日中の眠気が強いことを示唆します。
エプワース眠気尺度は、睡眠時無呼吸症候群による日中の眠気の程度を定量化するのに役立ちます。診断の補助として、また治療効果の判定にも用いられます。簡便で非侵襲的なツールとして、臨床現場で広く活用されているのです。
睡眠時無呼吸症候群の対処法

睡眠時無呼吸症候群の対処法には、非侵襲的治療や外科的治療、生活習慣の見直しなどがあります。ここでは、それぞれの対処法について詳しく見ていきましょう。
非侵襲的治療
非侵襲的治療とは、手術などの侵襲的な方法を用いずに行う治療法のことです。睡眠時無呼吸症候群に対する非侵襲的治療には、以下のようなものがあります。
CPAP療法は、睡眠中に特殊なマスクを装着し、空気圧で上気道を開いた状態に保つ治療法です。睡眠時無呼吸症候群の第一選択となる治療法で、症状を和らげるのに非常に効果的です。
口腔内装置(マウスピース)は、下顎を前方に移動させることで上気道を広げ、呼吸を楽にする装置です。比較的軽症の患者に対して用いられます。
また、仰向けではなく横向きに寝るなど、睡眠姿勢を工夫することで症状が和らぐこともあります。
外科的治療
非侵襲的治療で十分な効果が得られない場合や、重症の睡眠時無呼吸症候群には外科的治療が検討されます。外科的治療には以下のようなものがあります。
手術では、扁桃腺や軟口蓋、舌根部など、上気道を狭くしている部位を切除・縮小します。これにより、上気道の開通性が改善し、呼吸がスムーズになるでしょう。
レーザー治療は、軟口蓋や口蓋垂などの組織を収縮させ、上気道を広げる治療法です。手術に比べて侵襲性が低く、回復も早いというメリットがあります。
生活習慣の見直し
睡眠時無呼吸症候群の症状を和らげ、予防するためには、生活習慣を見直すことも大切です。特に以下のような点に注意しましょう。
肥満は睡眠時無呼吸症候群の大きなリスク因子です。適度な運動と食事管理で理想体重を維持することが重要です。
喫煙や過度のアルコール摂取は、上気道の炎症を引き起こし症状を悪化させます。禁煙し、アルコールは控えめにしましょう。
また、ストレスも症状を増悪させる可能性があります。十分な睡眠時間の確保や、リラクゼーション法の実践で、ストレスを上手にコントロールすることが大切です。
予防のポイント
睡眠時無呼吸症候群を予防するためには、日頃から健康的な生活習慣を心がけることが何より重要です。ここでは予防のポイントをいくつかご紹介しましょう。
まず、肥満の予防と解消に努めましょう。バランスの取れた食事と適度な運動で、体重を適正範囲内に保つことが睡眠時無呼吸症候群予防の鍵です。
喫煙は避け、アルコールの過剰摂取にも注意が必要です。睡眠薬の使用も控えめにしましょう。
また、アレルギー性鼻炎など、呼吸器系の疾患がある場合は適切に治療することが大切です。鼻づまりなどの症状が続く場合は、耳鼻科を受診しましょう。
睡眠時無呼吸症候群は、放置すると様々な合併症を引き起こすリスクがあります。症状が気になる方は、早めに専門医に相談し、適切な対処法を見つけることをおすすめします。
まとめ

睡眠時無呼吸症候群は、睡眠中に呼吸が一時的に止まったり浅くなる疾患で、成人男性の約10%が罹患しています。放置すると、高血圧や心疾患、糖尿病など重大な合併症を引き起こすリスクがあるため、注意が必要です。
主な原因には、肥満や顎の形状などの解剖学的要因と、喫煙やアルコール摂取などの生活習慣要因があります。症状としては、大きないびきや呼吸の乱れ、日中の強い眠気や倦怠感などが挙げられます。
睡眠時無呼吸症候群の対処法には、CPAP療法や口腔内装置の使用といった非侵襲的治療、外科的治療、生活習慣の見直しなどがあります。また、健康的な生活習慣を維持することが予防につながります。症状が気になる方は、早めに専門医に相談し、適切な対処法を見つけることをおすすめします。健康的な毎日を送るためにも、まずはこの病気のリスクを知ることから始めてみてはいかがでしょうか。


